根據國民健康署2021年發表的統計,臺灣每年約有540位兒童罹患癌症,其中最常見的是白血病(血癌),每年約有160多位病童發病。白血病分為淋巴性與骨髓性兩大類,當骨髓或胸腺的造血細胞發生不明原因、偶然、隨機的突變,特別是基因融合現象,便會複製出大量不成熟的母細胞(又名芽細胞)循環在血液中,就像是在血液裡看到腫瘤細胞一樣,因此又被稱為血液腫瘤。


近年來,北醫大兒癌團隊根據醫學實證建立兒癌診療指引,也建立多專科照護模式,並與臺灣多家醫院及兒童癌症基金會合作推動臺灣兒癌研究群(TPOG)治療方案,採用以危險群為導向的治療,依疾病特徵判斷復發風險,為病童規劃個別化的療程。最近我國急性淋巴性白血病5年存活率達89%,已相當接近先進國家90%~95%的水準。對於治療反應較差的病患,則需要安排異體造血幹細胞移植(如骨髓或周邊血幹細胞移植),或設法尋找更為有效的治療。【上圖:雙和醫院小兒血液腫瘤科陳淑惠主任(左圖)、臺北癌症中心兒癌團隊召集人劉彥麟醫師(右圖)】
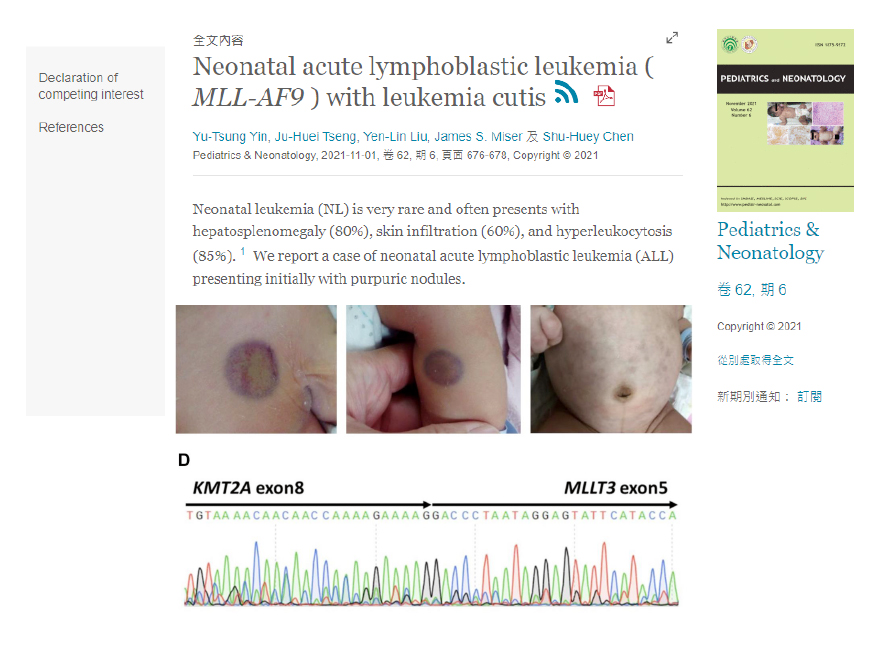 目前兒童急性淋巴性白血病的治療挑戰,包括早期前驅T細胞(ETP)、離胺酸甲基轉移酶2A(KMT2A)基因轉位、費城染色體(BCR-ABL)、類費城染色體基因表現(Ph-like)等類型。過去本校兒癌團隊曾治療新生兒白血病個案,胸部及腿部有大片紫斑、皮膚上有許多白血病細胞浸潤所產生的藍莓樣皮疹,其白血球數目竟高達37萬/μL,基因定序證實為KMT2A基因轉位。根據引導化療後骨髓中微量殘留病灶,改用高劑量賽德薩®(high-dose arabinoside cytosine)化療2回,成功進入長期緩解。【右圖:本校雙和醫院團隊治療KMT2A基因轉位之新生兒白血病論文,於2021年發表於《兒科及新生兒學》國際期刊】
目前兒童急性淋巴性白血病的治療挑戰,包括早期前驅T細胞(ETP)、離胺酸甲基轉移酶2A(KMT2A)基因轉位、費城染色體(BCR-ABL)、類費城染色體基因表現(Ph-like)等類型。過去本校兒癌團隊曾治療新生兒白血病個案,胸部及腿部有大片紫斑、皮膚上有許多白血病細胞浸潤所產生的藍莓樣皮疹,其白血球數目竟高達37萬/μL,基因定序證實為KMT2A基因轉位。根據引導化療後骨髓中微量殘留病灶,改用高劑量賽德薩®(high-dose arabinoside cytosine)化療2回,成功進入長期緩解。【右圖:本校雙和醫院團隊治療KMT2A基因轉位之新生兒白血病論文,於2021年發表於《兒科及新生兒學》國際期刊】
由於白血球細胞發育的過程中,會表現不同「分化群」(Cluster of Differentiation)的表面抗原(簡稱CD分子),因此可將血液腫瘤特定的CD分子作為標靶,開發專一性免疫療法。
近年來成功研發的CD19–CD3雙特異性抗體:百利妥®(學名為Blinatumomab),其構造有如雙節棍,能分別結合表現CD19的白血病惡性B細胞以及帶有CD3的殺手T細胞,使兩種細胞互相連結、活化T細胞形成溶解突觸(Cytolytic Synapse),進而破壞惡性B細胞,在兒童復發性、頑固性及高危險群白血病的治療成績甚佳。百利妥®在我國健保給付的適應症為復發性或頑固性的前驅B細胞急性淋巴性白血病,並可透過申請兒癌基金會補助等方式,應用於特定危險群的第一線治療。
此外,目前還有許多免疫療法新藥,在臨床試驗中都有相當出色的成績,正逐漸導入我國的兒童癌症治療。期待搭配適當的檢測與診斷方法,能夠透過精準的用藥,進一步提升治癒率、減少副作用、促進我國兒童的健康!(文/陳淑惠.劉彥麟,雙和醫院小兒血液腫瘤科主任.臺北癌症中心兒癌團隊召集人醫師)

